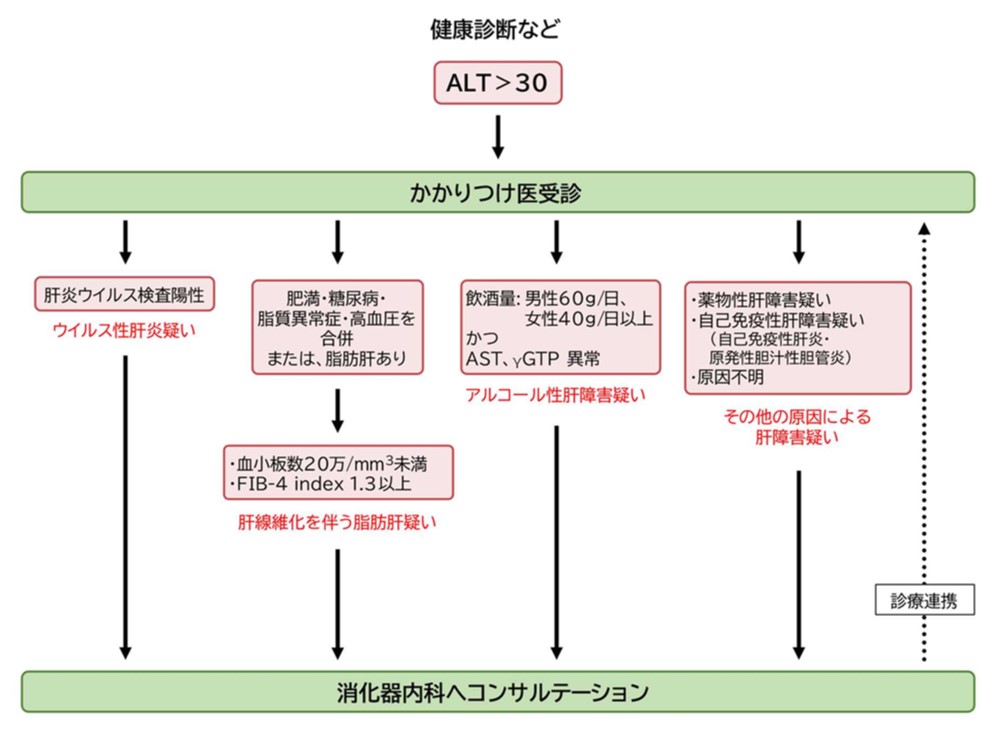
肝硬変や肝がんにつながる慢性肝臓病(CLD)の早期発見・治療のため、血液中のALTの数値が30を超えていたら、かかりつけ医を受診しようと呼びかける「奈良宣言2023」を、日本肝臓学会が6月15日、奈良市で開いた第59回総会で発表した。ALTは肝機能を示す数値として一般的な健康診断の血液検査でも測定され、以前はGPTと呼ばれていた。比較的なじみのあるALTを指標にして、ウイルス、過食、アルコール、薬剤などの肝疾患の原因をできるだけ早く突き止め、適切な治療につなげようという狙いだ。
▽3人に1人は肝機能異常
肝臓は障害があっても自覚症状が出にくく、肝硬変や肝がんに進行してから医療機関を受診するケースが後を絶たないという。このため肝臓学会は、肝細胞に多く含まれる酵素で、細胞が傷つくと血液中に出てきて数値が上がるALTに注目。特定健診や人間ドック学会、米国肝臓学会が基準値として採用している「ALT30」を超えた場合は、まずかかりつけ医を受診するよう、奈良宣言で呼びかけた。
かかりつけ医は肝炎ウイルスの感染の有無や、肥満や糖尿病などの合併症、飲酒量などを調べ、①ウイルス性肝炎疑い②肝線維化を伴う脂肪肝疑い③アルコール性肝障害疑い④その他の原因による肝障害疑い-と判別、消化器内科の専門医と連携して適切な医療に当たる、という流れだ。ALTの基準値を40台と位置付けている医療機関もあるといい、肝臓学会は受診のタイミングや検査項目、疑われる原因を分かりやすく示したフローチャートを作成し、かかりつけ医に理解と協力を求めている。
奈良宣言をまとめたきっかけについて、同学会第59回総会会長の吉治仁志奈良県立医大教授(消化器内科学)は「人間ドックを受けている人の3人に1人は肝機能異常と言われる。糖尿病はヘモグロビンA1c、腎機能はeGFRの数値を基準に関係学会などが啓発しているが、肝機能についてはそういう注意喚起の提言がなかった」と説明。さらにコロナ禍による生活の変化で、脂肪肝の要因である肥満や糖尿病のリスクが高まり「アルコール肝障害、肝硬変、膵炎(すいえん)が著明に増加している」と指摘し、奈良宣言で国民の意識が高まることを期待している。
▽アルコール性が増加、減酒も選択肢
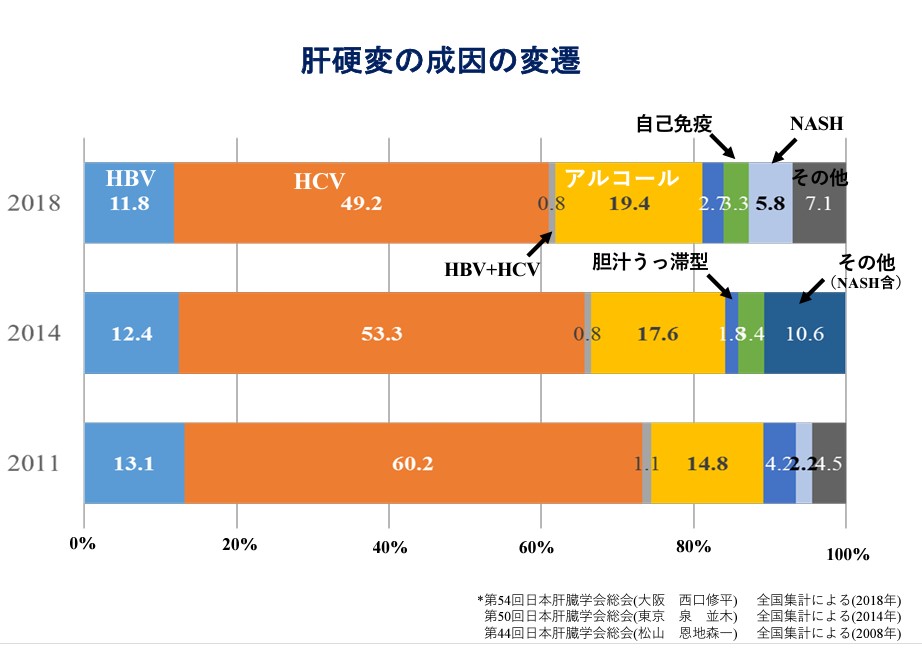
肝臓病のうち、ウイルスによって起きるB型肝炎やC型肝炎は、治療法が進化し、適切な治療を受ければ命を落とさずに済んだり完治したりすることも期待できるようになった。一方で、食べ過ぎや大量の飲酒による脂肪肝を基礎疾患とする肝臓病は増加。中でもアルコール性肝障害は、肝臓学会の全国集計では2011年が全体の14.8%だったが、14年は17.6%、18年は19.4%と割合が増えているという
アルコールは肝機能障害だけでなく、がんや高血圧、脂質異常症などさまざまな病気のリスクを高めることが分かっており、アルコール依存に詳しい国立病院機構久里浜医療センターの樋口進名誉院長は「世界保健機関(WHO)は『酒は30種類以上の病気の原因であり、200種類以上の病気と関係している』と報告している」と言う。
厚生労働省も健康づくり運動「健康日本21」で、1日の純アルコール摂取量が約20gを「節度ある適度な飲酒」、男性で同40g以上、女性で同20g以上だと「生活習慣病のリスクを高める量の飲酒」、同60gを超えると「多量飲酒」と位置付けて注意喚起してきた。適度とされる純アルコール量20gは、ビールなら中瓶(500ml)1本、アルコール度数7%のチューハイでは350ml缶1本、日本酒は1合(180ml)、25%の焼酎はロック1杯(100ml)、40%のウイスキーだとダブル1杯(60ml)が目安になる。
しかし、生活習慣病のリスクを高める量の飲酒をしている人の割合は、男性は2010年が15.3%、19年は15.2%と横ばい。体格やホルモンの関係で男性より臓器障害を起こしやすい女性は、10年の7.5%が19年は9.1%と悪化している。60g以上の多量飲酒者は約860万人と推測されるなど、注意喚起の効果が上がっていないのが実情だ。
樋口氏は「アルコール依存症の治療で最も推奨されるのは、酒を完全にやめる『断酒』だが依存レベルの低い人や断酒に失敗する人には、飲む量を減らす『減酒』から始めて断酒を目指す選択肢もある。受診や治療開始は、早ければ早いほどいい」と早期受診を推奨。吉治氏は「専門研修を受けた医師のみが処方できた飲酒量低減薬が、e-ラーニング研修を受ければ、アルコール依存を専門としていない一般医師でも処方可能となった」と治療法の進歩を紹介した上で「肝機能障害は放っておくと肝硬変、肝がんへと進む。ALT30を目安に健診などで引っかかった場合、ぜひ受診してほしい」と呼びかけている。
![b.[ビードット]](https://d26qpuj9rvgv8w.cloudfront.net/wp-content/uploads/2018/04/Logo-5.png)